Le diabète de type 2 peut être prévenu
Compte-rendu:
Claudia Benetti
Journaliste médicale
Une activité physique accrue, un changement des habitudes alimentaires et une perte de poids réduisent le risque de diabète ou peuvent même conduire à une rémission du diabète de type 2. Le Pr Dr méd. Roger Lehmann, Zurich, a expliqué comment y parvenir dans la pratique lors d’une présentation à l’occasion du FOMF Diabetes Update Refresher.
Le diabète et l’obésité sont souvent associés et s’influencent mutuellement. En Suisse, le diabète concerne actuellement 500000 personnes environ et l’obésité, environ 1million. Trois personnes sur dix atteintes d’obésité présentent également un diabète de type 2 (DT2) et, inversement, neuf personnes sur dix atteintes de DT2 présentent également une obésité.
Il existe une syndémie entre les deux maladies, en ce sens que l’obésité renforce les deux défauts clés du DT2, à savoir l’insulinorésistance et la décompensation des cellules bêta. Toute personne atteinte d’obésité présente une insulinorésistance. Mais l’apparition d’un DT2 dépend de la fonction des îlots. «Si le pancréas peut compenser l’insulinorésistance, la fonction des îlots reste normale et il n’apparaît pas de diabète. En revanche, en cas de prédisposition génétique à une fonction anormale des îlots, l’insulinorésistance se transforme en diabète», a expliqué R.Lehmann. La production d’insuline diminue également avec l’âge et la durée du diabète. La seule façon d’enrayer cette évolution est de faire plus d’activité physique et de perdre du poids. Le chemin vers la norme est plus court en cas de prédiabète qu’en cas de DT2 manifeste. Il vaut donc la peine de prendre ces mesures à temps.
Le sport agit comme une insuline à longue durée d’action
L’absorption du glucose du sang dans la cellule se fait par l’intermédiaire des transporteurs de glucose GLUT-4. Lorsque l’insuline se lie au récepteur de l’insuline, il se produit, par différents mécanismes, une translocation des GLUT-4 de l’intérieur de la cellule vers la surface cellulaire, où ils absorbent le glucose. «En cas de DT2, le nombre de transporteurs GLUT-4 qu’une cellule peut recruter est réduit. Toutefois, l’activité physique peut activer les transporteurs GLUT-4 par l’intermédiaire de la protéine kinase activée par l’AMP, qui ne dépend pas de l’insuline, de sorte qu’ils migrent vers la surface des cellules pour y absorber le glucose. Autrement dit, l’activité physique diminue la glycémie sans insuline», a expliqué l’intervenant. Cet effet dure environ 16 à 24 heures, soit la même durée qu’une insuline à action prolongée. Plus l’activité dure longtemps, plus l’effet hypoglycémiant est important. Chez les patient·es traité·es par des sulfonylurées ou de l’insuline, cela peut entraîner des hypoglycémies, raison pour laquelle la médication doit être adaptée à l’activité physique.
Le sport corrige les mécanismes pathologiques
Outre la réduction de la glycémie, l’activité physique a de nombreux autres effets bénéfiques sur la santé: elle améliore la fonction endothéliale vasculaire ainsi que l’équilibre autonome entre le système sympathique et le système parasympathique, renforce l’angiogenèse/le remodelage vasculaire (également au niveau du cœur) et entraîne un préconditionnement cardiaque. L’augmentation de la masse musculaire déclenche également une augmentation de la sécrétion de différentes cytokines et autres messagers, ce qui entraîne une diminution de la graisse viscérale et de l’inflammation systémique.1 «L’activité physique est donc le moyen de corriger de très nombreux mécanismes pathologiques», explique R.Lehmann. Elle devrait donc faire l’objet d’une attention accrue, notamment dans le cadre de la prévention du diabète.
Des mesures liées au mode de vie réduisent le risque de diabète
L’effet de mesures liées au mode de vie sur le risque de diabète a été bien étudié. Une étude de prévention finlandaise a montré que les patient·es prédiabétiques pouvaient réduire leur risque de diabète de 58% en appliquant uniquement ces mesures: perte de poids de 5%, alimentation riche en fibres (>15g/1000kcal) et pauvre en graisses (<30% des calories) et en acides gras saturés (<10%), et au moins 30 minutes d’activité physique par jour.2 Pratiquement tous les participant·es à l’étude qui ont appliqué avec succès tous les principes liés au mode de vie ont vu leur métabolisme se normaliser. En revanche, 30 à 35% des sujets du groupe de contrôle ont développé un DT2 sans intervention avant la fin de l’étude.2
Une étude américaine a comparé l’effet des changements dans le mode de vie avec la metformine et le placebo dans le prédiabète. Le risque de diabète a diminué de 31% dans le groupe sous metformine et de 58% dans le groupe de mesures sur le mode de vie.3 Il s’est avéré que la perte de poids était décisive. Avec les mesures liées au mode de vie, les sujets avaient perdu 7kg et 4kg respectivement après 6 mois et 48 mois, et seulement 2,5kg et 1,8kg avec la metformine.
La perte de poids est décisive
«Plus la perte de poids est grande, plus le risque de diabète peut être réduit», a constaté R.Lehmann en se référant aux données correspondantes. Ainsi, une étude sur l’impact des mesures sur le mode de vie a montré qu’une perte de poids de 15kg réduisait le risque de diabète de 86%.4
Un travail sur la sémaglutide (Wegovy®), nouvel antagoniste des récepteurs au GLP-1 autorisé en Suisse pour le traitement de l’obésité, a donné des résultats similaires. Les patient·es inclus·es présentaient un surpoids ou une obésité. Il·elles ont perdu en moyenne 18kg et ont réduit leur risque de diabète de 83%.5,6 Avec le tirzépatide (Mounjaro®), un agoniste du GLP-1/GIP autorisé en Suisse pour le traitement du DT2, les sujets d’une étude ont perdu près de 24kg et ont réduit leur risque de diabète de 95%.7
Traiter simultanément la cause
Il convient toutefois de distinguer les bénéfices d’une perte de poids obtenue uniquement à l’aide de médicaments de ceux d’une réduction de poids obtenue uniquement grâce à des mesures sur le mode de vie. Certes, il est plus facile de perdre du poids avec des médicaments et la perte de poids est généralement plus importante, mais une activité physique accrue et une alimentation saine permettent toujours d’influencer également la cause du diabète. «Il est prouvé que cela conduit à un résultat plus durable», explique R.Lehmann. Si la perte de poids est obtenue uniquement à l’aide de médicaments, le poids et donc, le risque de diabète, augmentent à nouveau rapidement après l’arrêt des médicaments. «C’est pourquoi les mesures sur le mode de vie devraient toujours faire partie intégrante de la prévention du diabète. Dans ce contexte, l’activité physique et la perte de poids par la modification des habitudes alimentaires sont deux facteurs indépendants», a souligné l’expert.
«Fit-fat» vaut mieux que «unfit-unfat»
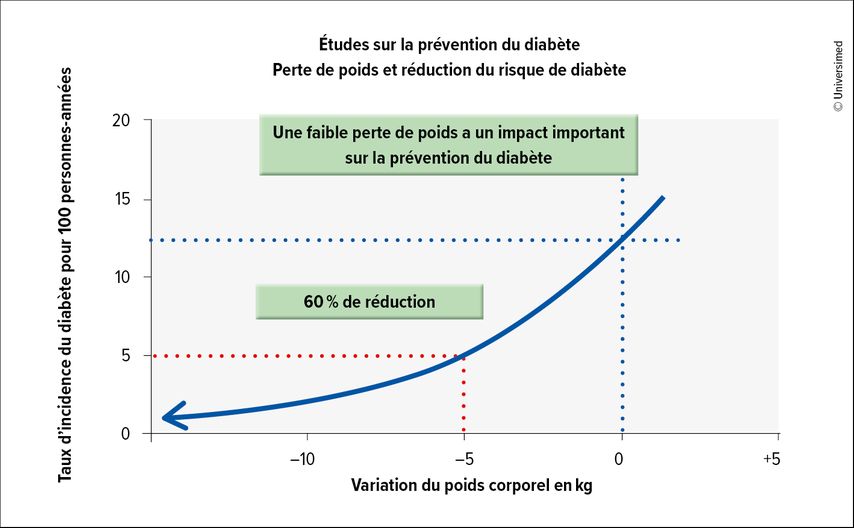
En règle générale, chaque kilogramme de poids perdu permet de réduire l’incidence du diabète de 13% en moyenne. «Avec une perte de poids de 20kg, le DT2 disparaît chez 95% des personnes concernées», a résumé R.Lehmann en présentant les données actuelles. Mais même une perte de poids plus faible de 5kg réduit le risque de diabète de 60% (Fig. 1).8 De plus, une diminution de 5 à 10% du poids, combinée à une augmentation de l’activité physique, entraîne une nette amélioration des facteurs de risque cardiovasculaires supplémentaires.
Fig. 1: Une faible perte de poids ne serait-ce que de 5kg réduit le risque de diabète de 60% (adaptée d’après Hamman RF et al. 2006)8
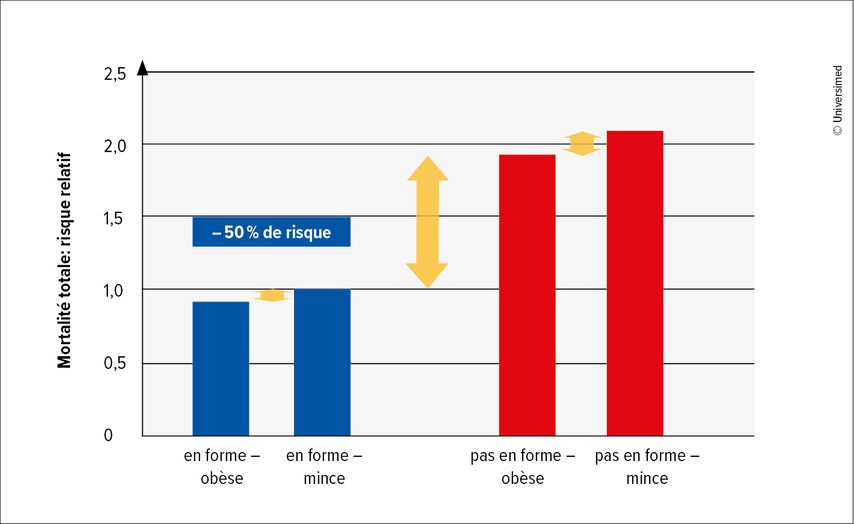
«En termes de mortalité, ce n’est toutefois pas le poids qui est le facteur déterminant, mais la pratique régulière d’une activité physique», poursuit l’orateur. L’essentiel n’est pas de savoir si une personne est en surpoids ou non, mais si elle est en bonne forme physique ou pas (Fig. 2).9 «Il vaut donc mieux être obèse et en forme que mince et pas en forme. L’activité physique doit donc être davantage mise en avant dans la prévention du diabète», a indiqué R.Lehmann.
Fig. 2: Mortalité totale: mieux vaut être en forme et obèse que pas en forme et mince (adaptée de Lee CD et al.)9
De la théorie à la pratique
Pour les personnes de poids normal, il est recommandé de pratiquer 30 minutes d’activité physique par jour. Les personnes atteintes d’obésité qui souhaitent réduire leur poids doivent toutefois y consacrer beaucoup plus de temps – soit 75 à 80 minutes par jour. «Dans la vie de tous les jours au bureau, cela n’est généralement possible que si le trajet pour se rendre au travail est également effectué quotidiennement à pied», explique R.Lehmann. En marchant 5 à 7km par jour, on perd environ un demi-kilo de poids par semaine.
Lors du changement des habitudes alimentaires, il est important de remplacer les aliments à forte densité énergétique par des aliments naturels, non transformés. Dans ce contexte, le régime méditerranéen s’est avéré idéal à plusieurs reprises et est par exemple supérieur à long terme à un régime low-carb, qui entraîne certes une plus grande perte de poids à court terme.10 La sécrétion de ghréline diminue au fur et à mesure que l’estomac se remplit, ce qui entraîne une diminution de la faim. Il est donc recommandé de manger d’abord des aliments à faible densité énergétique, comme la salade, les légumes et les sources de protéines pauvres en graisses, et de ne consommer les glucides qu’en dernier. Cela permet d’en manger moins.
«L’idéal est bien sûr de combiner plus d’activité physique et une alimentation saine. Je pense que ces deux éléments font également partie du traitement de l’obésité avec les nouvelles thérapies médicamenteuses. Il est probable que la perte de poids pourrait ainsi être encore augmentée et qu’un effet très important pourrait être obtenu sur la mortalité», a pronostiqué l’orateur en conclusion.
Source:
FOMF Diabetes Update Refresher, 9 au 12 novembre 2023, Zurich
Littérature:
1 Fiuza-Luces C et al.: Exercise benefits in cardiovascular disease: beyond attenuation of traditional risk factors. Nat Rev Cardiol 2018; 15: 731-43 2 Tuomilehto J et al.: Prevention of type 2 diabetes mellitus by changes in lifestyle among subjects with impaired glucose tolerance. N Engl J Med 2001; 344: 1343-50 3 Kowler WC et al.: Reduction in the incidence of type 2 diabetes with lifestyle intervention or metformin. N Engl J Med 2002; 346: 393-403 4 Lean MEJ et al.: Primary care-led weight management for remission of type 2 diabetes (DiRECT): an open-label, cluster-randomised trial. Lancet 2018; 391: 541-51 5 Rubino D et al.: Effect of continued weekly subcutaneous semaglutide vs placebo on weight loss maintenance in adults with overweight or obesity: the STEP 4 randomized clinical trial. JAMA 2021; 325: 1414-25 6 Wilding JPH et al.: Once-weekly semaglutide in adults with overweight or obesity. N Engl J Med 2021; 384: 989-1002 7 Jastreboff AM et al.: Tirzepatide once weekly for the treatment of obesity. N Engl J Med 2022; 387: 205-21 8 Hamman RF et al.: Effect of weight loss with lifestyle intervention on risk of diabetes. Diabetes Care 2006; 29: 2102-7 9 Lee CD et al.: Cardiorespiratory fitness, body composition, and all-cause and cardiovascular disease mortality in men. Am J Clin Nutr 1999; 69: 373-80 10 Lean MEJ et al.: Durability of a primary care-led weight-management intervention for remission of type 2 diabetes: 2-year results of the DiRECT open-label, cluster-randomised trial. Lancet Diabetes Endocrinol 2019; 7: 344-55
Das könnte Sie auch interessieren:
État de l’art: la chirurgie dans la maladie de Crohn
Le traitement chirurgical de la maladie de Crohn a évolué ces dernières années et nécessite un concept thérapeutique individualisé et basé sur les centres, qui s’adapte à la localisation ...
Points forts de l’ESC sur l’amylosecardiaque
La simplification de l’algorithme diagnostique, le renforcement de l’attention portée à la maladie et l’énorme augmentation du nombre d’options thérapeutiques ont permis des progrès ...
Sarcopénie chez les patient·es atteint·es de cirrhose
La sarcopénie est une maladie musculaire progressive qui s’accompagne d’une perte de masse et de fonction musculaires. Bien qu’environ un tiers des patient·es atteint·es de cirrhose ...