Sarcopénie chez les patient·es atteint·es de cirrhose
Auteure:
Dre Maria Rosina Troppmair
Innere Medizin
Gastroenterologie und Hepatologie
Universitätsklinik für Innere Medizin I
Innsbruck
E-mail: m.troppmair@i-med.ac.at
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
La sarcopénie est une maladie musculaire progressive qui s’accompagne d’une perte de masse et de fonction musculaires. Bien qu’environ un tiers des patient·es atteint·es de cirrhose soient concerné·es, la sarcopénie est rarement diagnostiquée en tant que telle. Lorsqu’elle est présente, elle est associée à une survie significativement plus courte et à davantage de complications, ainsi qu’à une qualité de vie réduite, tant avant qu’après une transplantation hépatique. L’objectif est d’identifier le plus tôt possible les personnes concernées ainsi que celles présentant un risque élevé et de les traiter au mieux.
Keypoints
-
Chez les patient·es atteint·es de cirrhose, la présence d’une sarcopénie est associée à un risque de décès environ deux fois plus élevé. Les hommes et les patient·es atteint·es d’une maladie hépatique liée à l’alcool sont particulièrement touchés.
-
La pathogenèse est multifactorielle et résulte d’un déséquilibre entre la synthèse et la dégradation des protéines.
-
L’imagerie en coupe (évaluation de la masse musculaire) et les examens de la force musculaire sont utilisés à des fins diagnostiques.
-
Sur le plan thérapeutique, l’accent est mis sur la thérapie nutritionnelle et la thérapie par le mouvement ciblée.
La sarcopénie est présente chez plus d’un tiers des patient·es atteint·es de cirrhose, en particulier chez les hommes (près de 40%) et même chez un·e patient·e sur deux atteint·es d’une maladie hépatique liée à l’alcool. Le cas échéant, les personnes concernées présentent un risque de mortalité deux fois plus élevé que sans sarcopénie.1
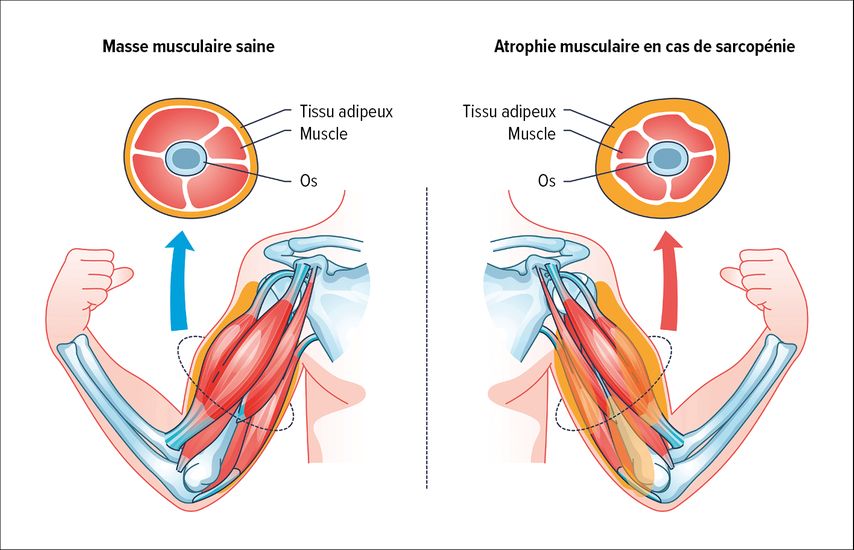
Il s’agit d’une maladie musculaire progressive et généralisée qui entraîne une perte de masse et de force (fonction) musculaires (Fig. 1). La sarcopénie primaire, qui est due à l’âge, s’oppose à la forme secondaire. Elle est associée à différentes maladies chroniques, par exemple une maladie hépatique chronique.2,3
Fig. 1: Représentation schématique de la répartition muscle/graisse en cas de sarcopénie
Pathogenèse
La pathogenèse est multifactorielle (Fig. 2). Chez les patient·es atteint·es de cirrhose, l’hyperammoniémie, l’inflammation, l’augmentation de l’autophagie et la présence d’un déséquilibre hormonal (insulinorésistance, déficit en testostérone ou en hormone de croissance) jouent notamment un rôle.4
Fig. 2: Pathogenèse de la sarcopénie chez les patient·es atteint·es de cirrhose
Inflammation
Les modifications du métabolisme du glucose, l’insulinorésistance et le stress oxydatif, ainsi que la production accrue de cytokines inflammatoires, entraînent une inflammation chronique associée à l’apoptose et à une atrophie musculaire progressive. L’inflammation chronique entraîne un stress des hépatocytes, le développement d’une MASH («metabolic dysfunction-associated steatohepatitis») ainsi qu’une fibrose progressive. En cas de fibrose hépatique, les cellules de Kupffer produisent davantage de TNFα, qui favorise à son tour l’atrophie musculaire via l’activation du NF-B («nuclear factor ‹kappa-light-chain-enhancer› of activated B cells»).5
Hyperammoniémie
En cas de maladie hépatique avancée, l’expression des gènes et des protéines ainsi que l’activité des enzymes du cycle de l’urée dans le foie sont régulées à la baisse, ce qui entraîne une hyperammoniémie. L’ammoniac est davantage absorbé par les muscles squelettiques, où il est dégradé par réaction avec l’alpha-cétoglutarate. Le déficit en alpha-cétoglutarate qui s’ensuit dans les muscles squelettiques entraîne un dysfonctionnement mitochondrial et une diminution de la synthèse d’ATP. Cela entraîne une diminution de la synthèse des protéines, une augmentation de l’autophagie et une formation accrue de radicaux libres d’oxygène. L’hyperammoniémie stimule également l’expression de la myostatine dépendante du NF-B.
En tant qu’inhibiteur de la croissance musculaire, la myostatine provoque une protéolyse ainsi qu’une atrophie musculaire. De plus, c’est l’un des médiateurs de l’atrophie musculaire associée à l’insulinorésistance. Elle inhibe la prolifération et la différenciation des cellules satellites, ce qui a un impact négatif sur la croissance musculaire. La myostatine parvient jusqu’au foie par la circulation systémique et active les cellules stellaires qui, à leur tour, favorisent la fibrogenèse.5
Hormones
Des taux réduits d’hormone de croissance (somatotropine) et d’IGF-1 («insulin-like growth factor 1») sont observés aussi bien dans la sarcopénie que dans l’obésité et la stéatose hépatique métabolique. Cela favorise d’une part la fibrogenèse et d’autre part la protéolyse ainsi que l’atrophie musculaire via une altération de la voie de signalisation PI3K/Akt.
Des taux réduits de vitamine D, de testostérone et d’estradiol favorisent également la survenue d’une sarcopénie.5
Microbiote intestinal
L’inflammation chronique présente dans la cirrhose est encore renforcée par une modification de la diversité du microbiote intestinal et une augmentation de la perméabilité intestinale. Des modifications de l’axe intestin-foie-muscle dans le sens d’une dysbiose sont associées à la survenue d’une sarcopénie chez les patient·es atteint·es de cirrhose.6
Obésité et «sarcopenic obesity»
L’obésité n’exclut pas une malnutrition concomitante. Compte tenu notamment du nombre croissant de patient·es atteint·es d’obésité, de MASLD («metabolic dysfunction-associated steatotic liver disease») et de cirrhose liée à la MASH, il convient de noter que l’augmentation de la masse graisseuse s’accompagne souvent d’une perte de masse musculaire.7,8
Insulinorésistance
L’insulinorésistance entraîne une protéolyse dans les muscles squelettiques ainsi qu’une atrophie musculaire. Elle renforce également la lipolyse, ce qui entraîne une accumulation ectopique de graisse dans le foie et les muscles squelettiques. La myostéatose qui en résulte renforce à son tour l’insulinorésistance.5
Malnutrition, alcool et inactivité physique
En cas de cirrhose, la diminution des réserves glycogéniques du foie entraîne une augmentation compensatoire de la gluconéogenèse, ce qui se traduit par une augmentation des besoins énergétiques. Un apport alimentaire insuffisant et une activité physique réduite mènent à une diminution des réserves protéiques de l’organisme et une perte de masse musculaire. Il en résulte un état catabolique chronique, ce qui provoque une intolérance aux périodes de jeûne prolongées.
Les patient·es atteint·es d’une maladie hépatique liée à l’alcool présentent la plus forte prévalence de sarcopénie. La consommation d’alcool entraîne l’augmentation de l’autophagie, l’activation de la myostatine et l’inhibition de mTOR, réduisant ainsi la synthèse des protéines musculaires.4
Diagnostic
Les patient·es atteint·es d’une cirrhose de classe C au score de Child-Pugh ou dont l’IMC est inférieur à 18,5kg/m2 sont particulièrement susceptibles de développer une sarcopénie. Il convient cependant d’effectuer un dépistage nutritionnel chez tou·tes les patient·es atteint·es de cirrhose.7
L’indice de masse musculaire squelettique (SMI) est particulièrement utilisé dans le diagnostic de la sarcopénie. La surface musculaire mesurée par imagerie en coupe (TDM ou IRM) au niveau de L3 est normalisée en fonction de la taille des patient·es; des valeurs <50cm2/m2 chez les hommes et <39cm2/m2 chez les femmes indiquent la présence d’une sarcopénie.9 Alternativement, l’épaisseur transversale du psoas peut être mesurée par imagerie, l’anthropométrie (mesure de la circonférence du bras) et la bio-impédancemétrie sont également utilisées.7 Outre la masse musculaire, la force (fonction) musculaire est également testée. On utilise notamment la mesure de la force de préhension, le test de marche sur 4 mètres et le test du lever de chaise.7
Traitement
Outre le traitement de la maladie sous-jacente, y compris les éventuelles complications, les patient·es atteint·es de cirrhose et de sarcopénie doivent bénéficier de conseils nutritionnels et de mesures diététiques (en particulier l’abstinence d’alcool et le respect d’objectifs caloriques et protéiques), et, si possible, d’un entraînement physique. Comme les périodes de jeûne doivent être évitées, un repas tardif riche en glucides est recommandé. Jusqu’à présent, il n’existe aucune preuve de haut niveau ou de consensus concernant un traitement médicamenteux spécifique.7
Conclusion
La sarcopénie est une complication fréquente chez les patient·es atteint·es de cirrhose et aggrave considérablement leur pronostic ainsi que leur qualité de vie. Un dépistage nutritionnel doit être effectué chez ces patient·es. Dès la suspicion clinique, il convient de donner des conseils nutritionnels spécifiques et de mettre en place une thérapie par le mouvement.◼
Littérature:
1 Tantai X et al.: Effect of sarcopenia on survival in patients with cirrhosis: A meta-analysis. J Hepatol 2022; 76: 588-99 2 Wiedmer P et al.: Sarcopenia - molecular mechanisms and open questions. Ageing Res Rev 2021; 65: 101200 3 Dent E et al.: International Clinical Practice Guidelines for Sarcopenia (ICFSR): Screening, diagnosis and management. J Nutr Health Aging 2018; 22: 1148-61 4 Ebadi M et al.: Sarcopenia in cirrhosis: from pathogenesis to interventions. J Gastroenterol 2019; 54: 845-59 5 Kuchay MS et al.: Non-alcoholic fatty liver disease-related fibrosis and sarcopenia: An altered liver-muscle crosstalk leading to increased mortality risk. Ageing Res Rev 2022; 80: 101696 6 Ponziani FR et al.: Characterization of the gut-liver-muscle axis in cirrhotic patients with sarcopenia. Liver Int 2021; 41: 1320-34 7 European Association for the Study of the Liver: EASL Clinical Practice Guidelines on nutrition in chronic liver disease. J Hepatol 2019; 70: 172-93 8 Carias S et al.: Nonalcoholic steatohepatitis is strongly associated with sarcopenic obesity in patients with cirrhosis undergoing liver transplant evaluation. J Gastroenterol Hepatol 2016; 31: 628-33 9 Carey EJ et al.: A multicenter study to define sarcopenia in patients with end-stage liver disease. Liver Transpl 2017; 23: 625-33
Das könnte Sie auch interessieren:
BPCO: identification de patients non diagnostiqués
De nombreuses personnes atteintes de BPCO et/ou d’asthme n’ont jamais été diagnostiquées et ne sont donc pas traitées. Plusieurs études publiées ces derniers mois se penchent sur ce ...
Diarrhée chronique: déroulement de l’examen
La diarrhée chronique est le symptôme de différentes maladies. Le Pr Alain Schoepfer a expliqué comment rechercher au mieux le facteur déclenchant dans son exposé lors du congrès annuel ...
Réduction, voire arrêt des corticoïdes grâce à la biothérapie?
Les corticoïdes oraux constituent le traitement de référence des exacerbations de l’asthme et sont également utilisés pour celles de la BPCO. Cette norme s’appuie toutefois sur des ...