Fraktionierter Picolaser als Behandlungsansatz bei Sklerodermie en coup de sabre
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Im Streben nach wirksamen Behandlungsmodalitäten für die Sklerodermie en coup de sabre rückt die Picolasertherapie ins Rampenlicht. In vorliegender Fallstudie beleuchten wir die vielversprechende Rolle der Picolasertherapie als Hoffnungsträger für Patienten mit Sklerodermie en coup de sabre und zeigen einen potenziellen Ansatz in der klinischen Praxis auf.
Keypoints
-
Obgleich es sich bei der Sklerodermie en coup de sabre um ein vorwiegend lokales Krankheitsbild handelt, müssen insbesondere potenzielle neurologische Komplikationen oder eine psychosoziale Belastung beachtet werden.
-
Der Einsatz des Picolasers 1064nm bietet eine vielversprechende Option für die Behandlung der Sklerodermie en coup de sabre, insbesondere bei erfolglosen konventionellen Therapien.
-
Durch gezielte Pigmentzerstörung und Geweberemodellierung mittels Picolaser 1064nm ist es möglich, gleichzeitig die typische Hyperpigmentierung und Eindellung bei Sklerodermie en coup de sabre zu behandeln.
Sklerodermie en coup de sabre ist eine seltene Form der lokalen Sklerodermie, die klinisch durch eine lineare, bandförmige Atrophie der Haut und des darunterliegenden Gewebes gekennzeichnet ist und sich hauptsächlich unilateral auf die frontoparietale, meist paramediane Kopfhaut konzentriert. Das Erscheinungsbild, welches namensgebend an einen Säbelhieb erinnert, betrifft typischerweise die Kutis und das subkutane Fettgewebe, kann jedoch ebenfalls von einer durch eine Wachstumshemmung des darunterliegenden Knochens bedingten subtilen Einsenkung bis hin zu ausgeprägten Narben reichen und als Maximalvariante zu einer hemifazialen Atrophie führen. Häufig finden sich darüber hinaus Pigmentveränderungen und eine Alopezie im betroffenen Areal.1
Zu den evidenten dermatologischen Manifestationen besteht bei der Sklerodermie en coup de sabre zusätzlich eine deutliche Assoziation mit potenziell neurologischer Beteiligung, darunter sind Epilepsie, Trigeminusneuralgie, sensorische Störungen, Muskelschwäche, Kopfschmerzen sowie Uveitiden beschrieben.2
Im Weiteren können die ästhetischen Veränderungen, insbesondere wenn sie im Gesichtsbereich auftreten, zu erheblichen psychosozialen Belastungen führen und das Selbstwertgefühl der Betroffenen stark beeinträchtigen. Diese Auswirkungen können zu sozialer Isolation, Depressionen und Angstzuständen führen, wodurch die allgemeine Lebensqualität der Patienten weiter verschlechtert wird.3
Das Krankheitsbild der lokalen Sklerodermie tritt in einem Drittel der Fälle bereits in der Kindheit auf und zeigt eine Prädominanz des weiblichen Geschlechts. Die Inzidenz wird mit rund 0,4 bis 2,7 pro 100000 Personen beschrieben. Während grundsätzlich alle Ethnien von der lokalen Sklerodermie betroffen sein können, ist die Prävalenz mit 72% bis 82% vor allem bei Kaukasiern erhöht.4–6 Die zugrundeliegende Pathophysiologie ist bis zum heutigen Zeitpunkt nicht gänzlich verstanden, jedoch scheint der Krankheit eine genetische Komponente zugrundezuliegen, wobei schliesslich durch exogene Faktoren wie unter anderem Borreliose, Trauma, Medikamente oder Infektionen eine Entzündungskaskade und eine konsekutive Fibrose ausgelöst werden.6
Die adäquate Behandlung der Sklerodermie en coup de sabre erfordert eine gründliche Beurteilung, welche die Art der Erkrankung, ihre Aktivität und das Ausmass der Läsionen umfasst. Bei lokal begrenzten und oberflächlichen Manifestationen sind topische Behandlungen wie Glukokortikoide oder Calcineurin-Inhibitoren sowie UV-Phototherapie indiziert. Hingegen erfordern umfangreiche Krankheitsbilder, zirkuläre Konfigurationen oder solche, die tiefere Hautschichten durchdringen, systemische Therapien wie Methotrexat oder Glukokortikoide. Chirurgische Eingriffe, Lipoaugmentation oder Fillerbehandlungen, die auf eine ästhetische Verbesserung der teilweise erheblichen Deformierungen abzielen, sind ausschliesslich Phasen der Krankheitsruhe vorbehalten.7
Fallbericht
Wir berichten über eine 51-jährige asiatische Patientin aus Hongkong, welche sich mit einer Sklerodermie en coup de sabre in unserer Klinik präsentierte, nachdem in der Vergangenheit topische Therapieversuche mit Clobetasolpropionat und Tacrolimus in einer anderen medizinischen Einrichtung im Ausland erfolglos geblieben waren. Die Patientin wies eine mehrjährige Anamnese auf, gekennzeichnet durch eine asymptomatische lineare, eingedellte Läsion mit begleitender Hyperpigmentierung in der paramedianen Stirnregion, welche aufgrund der vorliegenden Prominenz zu einer erheblichen psychischen Belastung der Patientin führte. Die Hautveränderung zeigte sich seit mehreren Jahren stabil, im Weiteren ergaben sich keinerlei Hinweise auf weitere betroffene Areale oder eine systemische Beteiligung.
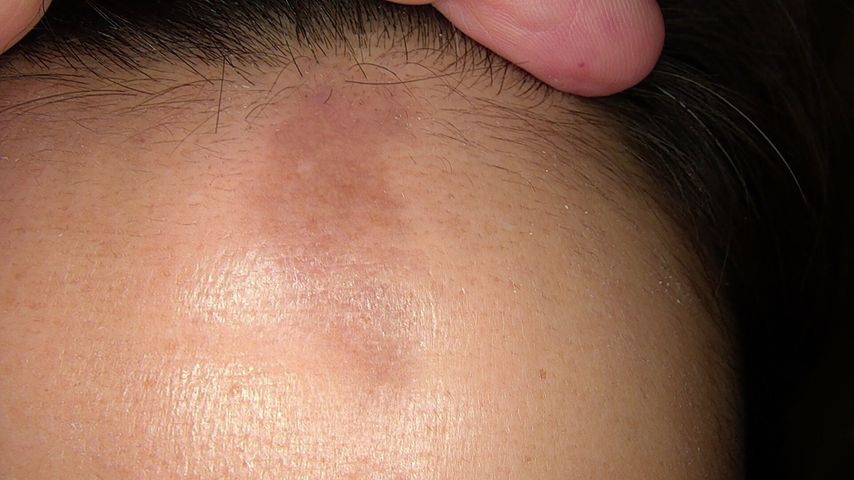
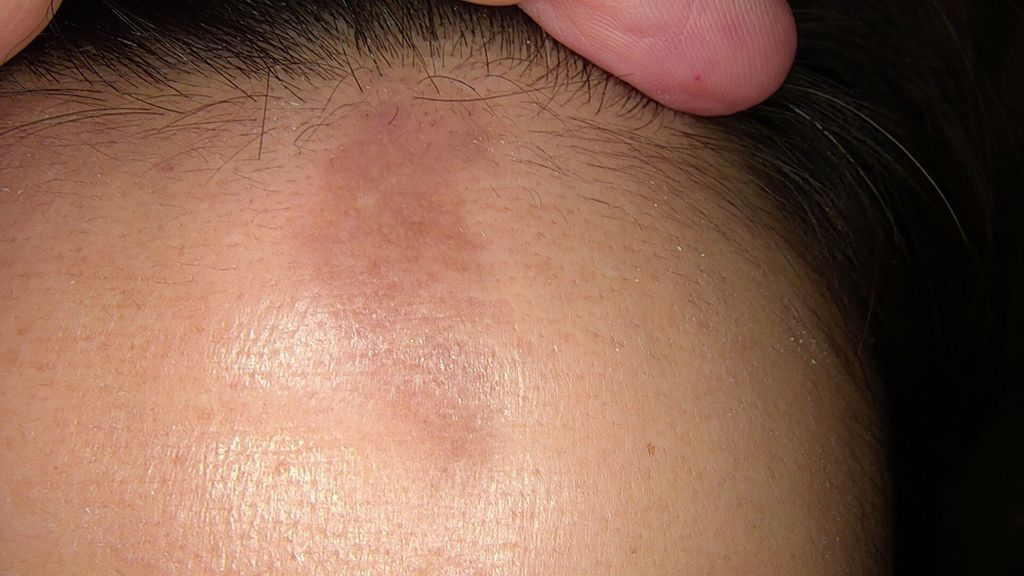
Abb. 1: Vor Behandlungsbeginn: Sklerodermie en coup de sabre mit Hyperpigmentierung und palpabler Einsenkung frontal paramedian links
Angesichts der stabilen Läsionscharakteristik und der Absenz jeglicher entzündlichen Komponente wurde von einer Fortführung mittels topischer Glukokortikoide bzw. Immunmodulatoren, einer UV-Behandlung oder einer Einleitung systemischer Therapiemassnahmen abgesehen. Zur Therapie der prominenten, hyperpigmentierten Einsenkung im Stirnbereich erfolgte der Einsatz eines 1064-nm-Picosekunden-Nd:YAG-Lasers (Enlighten®, Cutera) mit einem fraktionierten Handstück (Durchmesser 8mm, Energie 0,2J/cm2). Vor Beginn jeder Behandlungseinheit erfolgte eine Lokalanästhesie mittels Lidocain-Creme. Aufgrund des asiatischen und damit zu postinflammatorischer Hyperpigmentierung neigenden Hauttyps wurde zusätzlich nach den ersten Behandlungen topisch Mometasonfuroat für fünf Tage auf die behandelten Areale appliziert.
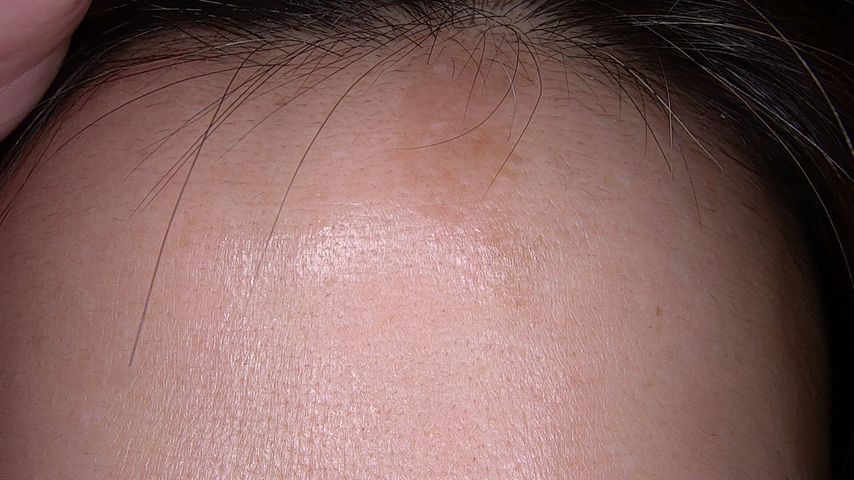
Abb. 2: Nach zwölf Behandlungen mit fraktioniertem 1064-nm-Picosekunden-Nd:YAG-Laser: deutliche Reduktion der Hyperpigmentierung sowie kaum mehr tastbare Einsenkung
Nach bereits drei Behandlungen mittels Picolaser in jeweils rund einmonatlichen Abständen konnte eine substanzielle Verbesserung der Läsionsmorphologie verzeichnet werden, wobei nach insgesamt zwölf Sitzungen schliesslich die zuvor identifizierte Einsenkung kaum mehr palpierbar oder visuell erkennbar war. Die Patientin zeigte sich mit dem kosmetischen Resultat sehr zufrieden, während keinerlei unerwünschte Begleitsymptome auftraten und die Behandlung insgesamt gut toleriert wurde. Auch im Zweijahres-Follow-up zeigte sich das Ergebnis weiterhin stabil und ohne langfristige Nebenwirkungen oder Rezidiv bzw. Reaktivierung der Erkrankung.
Diskussion
Die Sklerodermie en coup de sabre präsentiert sich oft als klinische Herausforderung in der Dermatologie. Angesichts der begrenzten Evidenz für etablierte Therapieansätze sowie oftmals ungenügender Resultate bedarf es innovativer Strategien zur Behandlung dieser Erkrankung. In diesem Kontext haben wir die Verwendung eines Picolasers mit einer Wellenlänge von 1064nm zur Behandlung einer Patientin mit Sklerodermie en coup de sabre evaluiert.
Ein fraktionierter Picolaser mit einer Wellenlänge von 1064nm eignet sich insbesondere aufgrund seiner Fähigkeit einer gezielten und kontrollierten Induktion thermischen Schadens in der Dermis, hierbei speziell von Kollagen und Fibroblasten, welche für die Pathophysiologie der Sklerodermie von Bedeutung sind. Andererseits ist es durch die Fraktionierung möglich, sogenannte Hochintensitätszonen an Gewebeschäden zu erzeugen, während das umgebende Gewebe unberührt bleibt. Die durch den Picolaser induzierte Bildung von Plasma, welches sich ausdehnt und eine Schockwelle erzeugt, führt durch Expansion des verdampften Materials zur Bildung von Kavitationsblasen. Diese breiten sich in das umliegende Gewebe aus und verursachen eine strukturelle Antwort bzw. winzige Läsionen innerhalb der Dermis und Epidermis, was einerseits zu einer präzisen Zerstörung von Pigmenten, andererseits zu einer Remodellierung im Sinne einer Steigerung der Kollagen- und Elastinbildung führt und so potenziell in einer strukturellen Verbesserung der Haut und einer optimierten Ästhetik resultiert.8
Ein herausragender Aspekt der Picolaserbehandlung liegt dabei in der gleichzeitigen Therapierbarkeit der vorhandenen Hyperpigmentierung im betroffenen Areal sowie der strukturellen Komponente. Im Vergleich zu traditionellen Verfahren wie der operativen Therapie, der lokalen Lipoaugmentation oder Fillerbehandlung bietet der Picolaser insbesondere bei ausgebrannter Sklerodermie en coup de sabre eine schonende Alternative mit geringer bzw. kaum vorhandener postinterventioneller Ausfallzeit sowie ein minimales Risiko für Komplikationen und Nebenwirkungen. Diese Merkmale machen den Picolaser zu einer attraktiven Option insbesondere in Fällen, in denen konventionelle Therapien ineffektiv sind oder unerwünschte Nebeneffekte aufweisen.7
Gemäss aktueller Literatur ist bislang eine koreanische Arbeit von Shin et al. bekannt, welche signifikante kosmetische Verbesserung einer Sklerodermie en coup de sabre nach zehn Kombinationsbehandlungen mittels Picosekunden-Nd:YAG-Lasers und Einbringung einer 20%igen hypertonen Glukoselösung mit einem nadelfreien Druckinjektor zeigen konnte.9 Im Weiteren berichteten Bimbi et al. über den erfolgreichen Einsatz eines Nd:YAG-Lasers bei linearer Sklerodermie an der unteren Extremität mit deutlicher Verbesserung der Hautverhärtung und Pigmentstörung bei einer 12-jährigen Patientin, bei welcher vorangegangene topische antiinflammatorische Behandlungen fehlschlugen und systemische Therapien aufgrund des jungen Alters nicht infrage kamen.10
Obwohl auch unsere Fallstudie ein vielversprechendes Ergebnis zeigt, bedarf es prospektiver randomisierter Studien, um die Langzeitwirksamkeit und Sicherheit der Picolaserbehandlung bei Sklerodermie en coup de sabre zu validieren. Eine detaillierte Analyse mit grösserer Patientenkohorte und längerer Nachbeobachtungszeit ist notwendig, um den langfristigen Verlauf der Erkrankung nach der Behandlung zu evaluieren.
Zusammenfassend unterstreicht diese Untersuchung das Potenzial der Picolasertherapie als vielversprechende Option zur Behandlung von Sklerodermie en coup de sabre und zur Ergänzung bereits etablierter Therapien.
Literatur:
1 Graham P et al.: En coup de sabre. Cutis 2019; 103(1): 34-6 2 Amaral TN et al.: Neurologic involvement in scleroderma en coup de sabre. Autoimmune Dis 2012; 2012: 719685. doi:10.1155/2012/719685 3 Kroft EBM et al.: Psychological distress in patients with morphea and eosinophilic fasciitis. Arch Dermatol 2009; 145(9): 1017-22 4 Murray KJ, Laxer RM: Scleroderma in children and adolescents. Rheum Dis Clin North Am 2002; 28(3): 603-24 5 Peterson LS et al.: The epidemiology of morphea (localized scleroderma) in Olmsted County 1960-1993. J Rheumatol 1997; 24(1): 73-80 6 Fett N: Scleroderma: nomenclature, etiology, pathogenesis, prognosis, and treatments: facts and controversies. Clin Dermatol 2013; 31(4): 432-7 7 Skorochod R et al.: Management options for linear scleroderma („en coup de sabre“). Dermatol Surg 2022; 48(10): 1038-45 8 Zhou Y et al.: An update on fractional picosecond laser treatment: histology and clinical applications. Lasers Med Sci 2023; 38(1): 45 9 Shin SH et al.: Combination treatment of a 1,064-nm picosecond domain Nd:YAG laser and a pneumatic needle-less injector for en coup de sabre in Republic of Korea: a case report.Med Lasers 2023; 12: 67-9 10 Bimbi C et al.: Improvement of linear scleroderma of the limbs after treatment with long-pulsed 1064 nm Nd:YAG laser: a case report. Our Dermatology Online 2020; 11: 376-8
Das könnte Sie auch interessieren:
Lichen planopilaris und frontale fibrosierende Alopezie
Frontale fibrosierende Alopezie (FFA) und Lichen planopilaris (LPP) haben irreversiblen Haarausfall zur Folge. Bei beiden Autoimmunerkrankungen ist daher die Früherkennung von besonderer ...
Update vernarbende Alopezie
Die Diagnostik und die Therapie von vernarbenden Alopezien sind herausfordernd. Zudem ist die Pathogenese noch nicht vollends verstanden. Was gilt es in der dermatologischen Praxis zu ...
Die menschliche Haut in der modernen Kunst
Dr. Ralph Ubl, Professor für neuere Kunstgeschichte an der Universität Basel, stellte sich der schwierigen Herausforderung, einem Raum voller erwartungsvoller Dermatologen das Organ Haut ...