Klinische Dermatologie bei älteren Erwachsenen
Bericht:
Martha-Luise Storre
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Hauterkrankungen können sich bei älteren Menschen anders präsentieren als bei jüngeren. Die Tatsache, dass Menschen immer älter werden, bringt auch Herausforderungen für die dermatologische Versorgung mit sich. Wie stellt sich dies bei Pruritus und Lupus dar?
Was ist Altern? Als Dermatologe oder Dermatologin sei man nah dran an diesem Phänomen und könne es aus zahlreichen Winkeln betrachten, so Dr. Daniel Butler, Direktor des Forschungsprogramms für entzündliche und alternde Haut an der Universität von Arizona, Tucson/USA. Neben der klassischen Anti-Aging-Thematik gehe es auch um die Akzeptanz und Begleitung des Alterungsprozesses. Denn dieser kann zum Beispiel einen Risikofaktor hinsichtlich der Exazerbation von Erkrankungen darstellen. Beim Altern handelt sich um einen sehr diversen, individuellen Vorgang, den es mit der nötigen Aufmerksamkeit und auch mit Respekt zu begleiten gilt, meinte der Experte. „In der klinischen Praxis sehen wir immer mehr ältere Menschen, die sich mit neu aufgetretenen Hauterkrankungen vorstellen oder deren dermatologische Problematik sich mit zunehmendem Alter verändert“, berichtete Butler. Dies gehe durchaus mit einigen Herausforderungen einher.
Pruritus in der geriatrischen Dermatologie
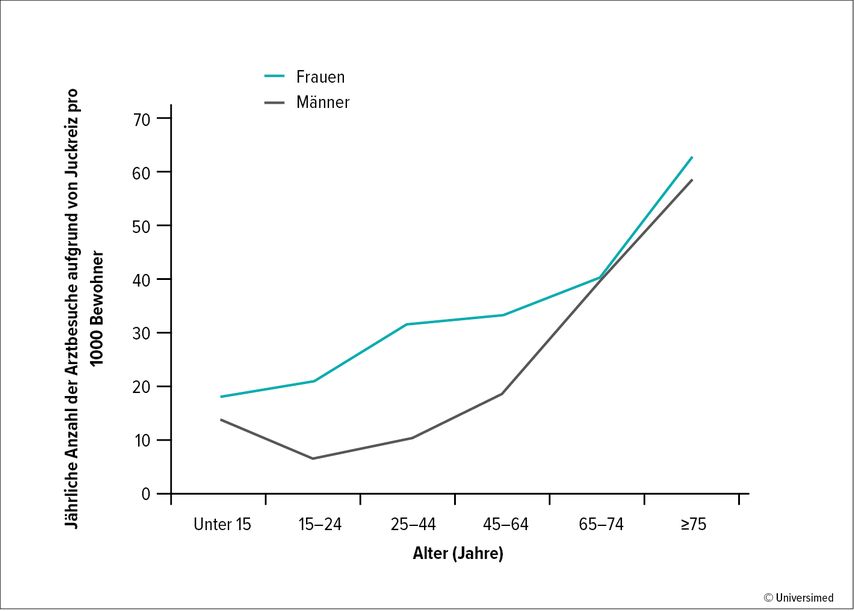
Vor allem ein beständiger Pruritus sei ein häufig zu beobachtendes Symptom. „Juckreiz steht in direkter Verbindung mit dem Altern“, meinte Butler. Eine Studie analysierte ambulante Arztbesuche in den Vereinigten Staaten, bei denen Juckreiz als Symptom codiert wurde:1 Ab einem Alter von 65 Jahren ist hier ein sprunghafter Anstieg der Arzt-Patienten-Kontakte aufgrund von Pruritus zu beobachten, unabhängig vom Geschlecht (Abb. 1).
Abb. 1: Die jährliche Anzahl der Arztbesuche aufgrund von Juckreiz in den USA steigt mit zunehmendem Alter (mod. nach Shive M et al.)1
Beim Thema Alter und Pruritus sind drei Systeme beteiligt: das primäre kutane System, genauer gesagt die Keratinozyten, das Nerven- sowie das Immunsystem. Eine durch das Altern induzierte Veränderung der Funktion eines oder mehrerer dieser Systeme kann zur Juckreizentstehung beitragen. Es sei wichtig, so Butler, diese Elemente bei der Diagnostik im Hinterkopf zu behalten und eine mögliche Überlappung in Erwägung zu ziehen: „Es kann ein Mix aus allen drei Bereichen ursächlich sein“, sagte der Dermatologe. Neben diesen multifaktoriellen potenziellen Auslösern tragen noch weitere Aspekte dazu bei, dass das Thema Pruritus bei älteren Menschen herausfordernd ist: Neben einer unklaren Nomenklatur gibt es nur limitierte Studiendaten zu dieser Altersgruppe. Eine der größten Challenges stelle jedoch laut Butler der Umstand dar, dass bei Pruritus kaum Hautveränderungen zu beobachten und die Diagnose sowie die Wahl der passenden Therapie daher nicht trivial seien.
Wie kann man nun diesen Patient:innen helfen? „Hier nimmt das ‚shared decision making‘ eine entscheidende Rolle ein“, so Butler. Es gehe zum einen darum, die Physiologie des Alterns den Betroffenen adäquat zu kommunizieren. Zudem gelte es, die jeweils individuellen Behandlungsziele mit in Betracht zu ziehen. Darüber hinaus sollte man sich als Dermatologe/Dermatologin bewusst machen, dass man über eine Menge an therapeutischen Optionen verfügt, um die Patient:innen zu behandeln. Die Wahl sollte je nach dem eingangs erwähnten beteiligten System – primär kutan, immunologisch oder neurologisch – erfolgen. Das immunologische Armamentarium der Dermatologie umfasst auf topischer Ebene Steroide, Calcineurin-Inhibitoren, Phosphodiesterase-Hemmer sowie JAK-Inhibitoren. Systemisch können ebenfalls Steroide und JAK-Inhibitoren sowie Biologika zum Einsatz kommen. Die Phototherapie ergänzt das therapeutische Spektrum. Neuropathisch können topisch Capsaicin, Ketamin-Amitriptylin-Lidocain, Menthol, Pramoxin oder Lidocain angewendet werden, zählte Butler auf. Auch Akupunktur findet in diesem Zusammenhang Anwendung. Systemische Optionen sind hier Gabapentinoide, Antidepressiva, Opioid-Targets sowie Antihistaminika. „Bei der Wahl der Therapie ist es wichtig, zu bedenken, dass die Mobilität der Betroffenen unbedingt aufrechterhalten werden sollte“, mahnte Butler. Zudem sollte eine niederschwellige Anwendbarkeit, auch hinsichtlich der pflegenden Personen, mit in Betracht gezogen werden.
Lupus bei Patient:innen ab 65 Jahren
Lupus ist eine Autoimmunerkrankung mit Multisystembeteiligung. Die Krankheit tritt häufig im gebärfähigen Alter auf, was wahrscheinlich auf hormonelle Einflüsse zurückzuführen ist. Sie kann aber auch in älteren Altersgruppen vorkommen. Von einem Late-onset-Lupus (etwa in 12–18% der Fälle) spricht man, wenn sich die Erkrankung im Alter von über 50 Jahren erstmals manifestiert. Aufgrund des demografischen Wandels sehe man immer häufiger Lupuspatient:innen, die älter als 65 Jahre sind.
Das Alter bei Ausbruch der Krankheit hat einen großen Einfluss auf die klinische Ausprägung: „Lupus im Spätstadium beginnt schleichender, präsentiert sich unspezifisch und weist einen relativ geringeren Schweregrad auf“, berichtete Dr. Pierre-André Bécherel, wissenschaftlicher Direktor des französischen Observatoriums für chronisch-entzündliche Hautkrankheiten (OMCCI), Antony/Frankreich. Daher wird die Diagnose oft erst mit Verzögerung gestellt und kann zuweilen eine Herausforderung darstellen.
Es gibt zudem auffallende Unterschiede zwischen dem Late-onset-Lupus und dem Lupus bei jungen Erwachsenen: Dazu gehören laut Bécherel mehr unspezifische Symptome wie Gewichtsverlust, Anorexie und mehr Serositis, Lungenbeteiligung, Sicca-Symptome, neurologische (u.a. Kopfschmerzen, kognitive Beeinträchtigung) und hämatologische Beteiligung (Zytopenie, Anämie etc.). Eine Lupusnephritis und eine Beteiligung des zentralen Nervensystems sind ebenfalls seltener anzutreffen. Darüber hinaus kann das Vorhandensein mehrerer Komorbiditäten (z.B. Diabetes mellitus, Hypertonie, Hypothyreose und Dyslipidämie) als Störfaktor wirken und auch wegen der verminderten Verträglichkeit von Immunsuppressiva eine Herausforderung darstellen, so der Experte.
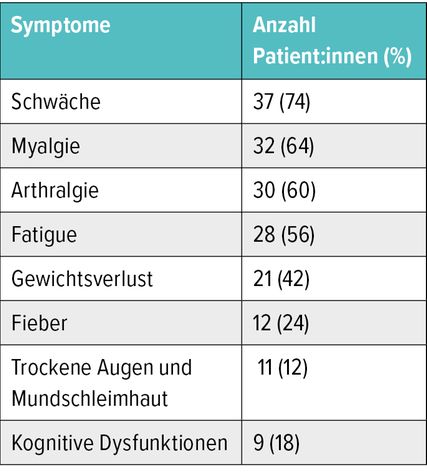
Die hauptsächlich assoziierten Symptome sind unspezifisch. Neben allgemeiner Schwäche treten vor allem Muskelschmerzen auf (Abb.2). „Das ist interessant, da Muskelschmerz bei jüngeren Lupusbetroffenen eher seltener berichtet wird“, meinte Bécherel. Ein Hautbeteiligung tritt bei Älteren in 58% der Fälle auf.2 Diese Zahl ist hingegen bei Jüngeren deutlich höher, sagte der Dermatologe. Bei älteren Patient:innen kommt es zu oralen Geschwüren (46%) und Photosensitivität (40%). 24% der Betroffenen haben eine pulmonale Beteiligung in Form eines Pleuraergusses (20%), einer interstitiellen Lungenerkrankung (10%) und einer pulmonalen arteriellen Hypertonie (6%).
Bei Patient:innen mit interstitieller Lungenerkrankung und pulmonaler arterieller Hypertonie kam es in der Vergangenheit wiederholt zu Krankenhausaufenthalten, was zu einer erhöhten Morbidität führte, so der Experte.
Therapieoptionen bei Late-onset-Lupus
Tab. 1: Hauptmerkmale des Late-onset-Lupus bei Patient:innen über 65 Jahre (mod. nach Kole AK et al.)2
Die Auswertung einer Studie ergab, dass in rund 90% der Fälle von spät einsetzendem Lupus (n=62) Kortikosteroide wie Prednisolon verschrieben werden.3 Diese Zahl ist identisch mit den Early-onset-Lupusfällen (n=124). Bécherel hob hervor, dass es jedoch einen Unterschied beim Einsatz von Antimalariamitteln gebe (67,7% vs. 85,5%). „Diese geringere Verschreibungsrate bei späterem Krankheitsbeginn ist nicht gerechtfertigt, denn die vorhandene Datenlage zeigt, dass Antimalariamittel für diese Patientengruppe gut verträglich sind“, meinte der Dermatologe.
Bécherel präsentierte Daten, die zeigen, dass die Anti-B-Zell-Therapie mit Belimumab eine sichere und wirksame Behandlungsoption bei älteren Erwachsenen ist. Belimumab war das erste von der FDA zugelassene Medikament, das speziell für die Behandlung von Lupus ab 65 Jahren entwickelt wurde. „Wir müssen keine Angst haben, diese modernen Therapieoptionen bei älteren Betroffenen einzusetzen“, so Bécherel.
Hinsichtlich der Mortalität war bei den Patient:innen mit spätem Auftreten des Lupus die Sterblichkeitsrate höher als bei den Erkrankten mit frühem Auftreten (17,7% vs. 8,1 %). In beiden Gruppen waren Infektionen die Haupttodesursache.3
Quelle:
Webinar der IMCAS Academy „Clinical dermatology in the older adult“ am 5. Juni 2024
Literatur:
1 Shive M et al.: Itch as a patient-reported symptom in ambulatory care visits in the United States. J Am Acad Dermatol 2013; 69(4): 550-6 2 Kole AK et al.: Lupus in elderly: An observational study. Annals of Medical Science and Research 2022;1(1):15-18 3 Mongkolchaiarunya J et al. Comparison of clinical features, disease activity, treatment and outcomes between late-onset and early-onset patients with systemic lupus erythematosus. A sex- and year at diagnosis-matched controlled study. Adv Rheumatol 2023; 63(1): 20
Das könnte Sie auch interessieren:
Lichen planopilaris und frontale fibrosierende Alopezie
Frontale fibrosierende Alopezie (FFA) und Lichen planopilaris (LPP) haben irreversiblen Haarausfall zur Folge. Bei beiden Autoimmunerkrankungen ist daher die Früherkennung von besonderer ...
Update vernarbende Alopezie
Die Diagnostik und die Therapie von vernarbenden Alopezien sind herausfordernd. Zudem ist die Pathogenese noch nicht vollends verstanden. Was gilt es in der dermatologischen Praxis zu ...
Die menschliche Haut in der modernen Kunst
Dr. Ralph Ubl, Professor für neuere Kunstgeschichte an der Universität Basel, stellte sich der schwierigen Herausforderung, einem Raum voller erwartungsvoller Dermatologen das Organ Haut ...