Asthma: neue Aspekte zu Diagnostik und Therapie
Bericht:
Mag. Andrea Fallent
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
Bei der traditionellen Wintertagung der Österreichischen Gesellschaft für Pneumologie (ÖGP), die Ende Jänner 2024 als Hybridveranstaltung in Wien stattfand, fasste Prim. Priv.-Doz. Dr. Georg-Christian Funk, Wien, aktuelle wissenschaftliche Erkenntnisse bzw. Ergänzungen zum Management von Asthma bronchiale in den Leitlinien zusammen.
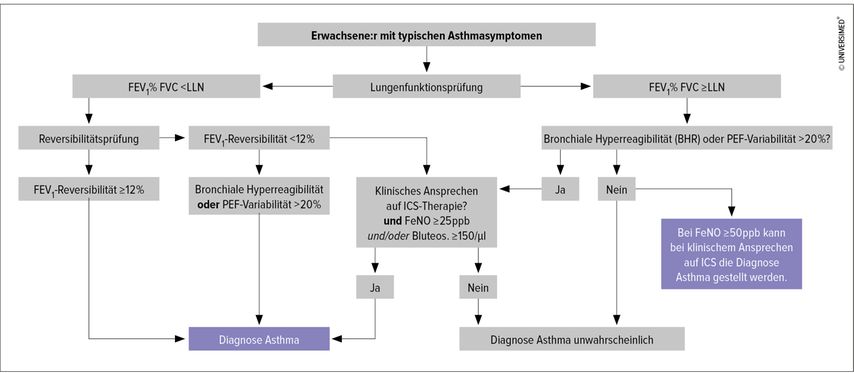
Im vergangenen Jahr wurden die aktualisierte deutsche „S2k-Leitlinie zur fachärztlichen Diagnostik und Therapie von Asthma 2023“1 und das Update der Empfehlungen der Global Initiative for Asthma (GINA) 20232 veröffentlicht. Diese enthalten u.a. Anpassungen bei der Diagnosefindung sowie im GINA-Stufenschema zur Behandlung von Asthma. Prim. Priv.-Doz. Dr. Georg-Christian Funk, Leiter der 2. Medizinischen Abteilung mit Pneumologie, Klinik Ottakring, Wien, erläuterte zu Beginn seines Vortrages den erweiterten Algorithmus zur Asthmadiagnose in der aktuellen Sk2-Leitlinie (Abb. 1).1
Wichtige Parameter der Diagnose
Zur bestehenden Asthmadiagnose bei reversibler Atemwegsobstruktion wurden einige Kriterien ergänzt, mit deren Hilfe Asthma auch bei geringer bzw. fehlender Reversibilität diagnostiziert werden kann: „Bei obstruktiver Lungenfunktion ohne Reversibilität wird in der Leitlinie eine Hyperreagibilitätstestung oder die Prüfung der Peak-Flow(PEF)-Variabilität angeführt, um die Diagnose zu sichern“, erklärte Funk. Zudem kann die Asthmadiagnose bei klinischem Ansprechen auf inhalative Kortikosteroide (ICS) erfolgen. Dieser Punkt wurde durch die Parameter der Typ-2-Inflammation – FeNO (fraktioniertes exhaliertes Stickstoffmonoxid) und Blut-Eosinophile – erweitert, um die Asthmadiagnose zu untermauern.1 „Weist eine Person weder den einen noch den anderen Aspekt auf, ist das Vorliegen von Asthma unwahrscheinlich“, so Funk.
Bei den Patient:innen ohne Obstruktion ist die Provokationstestung weiterhin im Algorithmus integriert, allerdings adaptiert: „In der Vergangenheit wurde davon ausgegangen, dass jemand mit normaler Lungenfunktion und negativem Provokationstest mit höchster Wahrscheinlichkeit kein Asthma hatte.“ Nun kann man über das deutlich erhöhte FeNO (≥ 50 ppb) und das klinische Ansprechen auf ICS ebenfalls zu einer Asthmadiagnose gelangen.
Wahrscheinlichkeit als nützliches Konzept
Die Einschätzung der Wahrscheinlichkeiten für Asthma wird in der Praxis anhand der folgenden Komponenten durchgeführt:
-
typische Anamnese und Risikoprofil
-
Nachweis der variablen und/oder reversiblen Atemflussobstruktion und/oder bronchiale Hyperreagibilität
-
Nachweis der chronischen Entzündung der Atemwege
Für den dritten Punkt können laut Funk mehrere Faktoren herangezogen werden: „Die Anzahl der Blut-Eosinophilen, der FeNO-Wert, das Ansprechen auf ICS sowie die Morphologie im CT, die beim Asthma wie auch bei der COPD immer wichtiger wird. Wenn wir im CT Schleimpröpfe nachweisen, ist das auch ein Indikator bzw. ein weiterer Puzzlestein zur Diagnose Asthma.“
Anhand der Komponenten kann eine Bewertung hinsichtlich der Wahrscheinlichkeit der Diagnose von „eindeutig Asthma“ und „wahrscheinlich Asthma“ über „unklare Situation“ bis hin zu „wahrscheinlich kein Asthma“ und „eindeutig kein Asthma“ erfolgen. Funk: „Man kann beim ersten Kontakt nicht immer klar sagen, ob Asthma vorliegt oder nicht. Laut meinen Erfahrungen akzeptieren die Patienten und Patientinnen diese Einschätzung.“
Fortschritte und Visionen
In den vergangenen Jahren haben sich die Diagnose- und Behandlungsoptionen von Asthma laufend weiterentwickelt. Generell hat sich der Fokus weg von der Symptombehandlung hin zur Symptomprävention verlagert. Zusätzlich gewinnt beim allergischen Asthma die Allergenimmuntherapie immer mehr an Bedeutung. Die Remission mithilfe inhalativer Therapien und gezielter Biologikatherapien gilt in den Leitlinien mittlerweile als erklärtes Therapieziel.1
Hohe Ansprüche, die laut Funk bis dato in der Praxis nur teilweise umgesetzt werden können: „Die klinische Remission erreichen rund 20% der Asthmapatienten und -patientinnen.“ Sie wird folgendermaßen definiert: Symptomfreiheit, keine Exazerbationen, keine Therapie mit OCS(oralen Kortikosteroiden) und normale bzw. stabile Lungenfunktion. Bei kindlichem Asthma kommen mit zunehmendem Alter Spontanheilungen durchaus vor. Vision und Realität der Asthmakontrolle sind laut Funk allerdings noch weit voneinander entfernt. Ein erheblicher Anteil der Asthmapopulation sei nach wie vor aus verschiedensten Gründen unzureichend kontrolliert.
Therapie laut GINA 2023
2021 wurden in den GINA-Leitlinien2 zwei unterschiedliche „Therapie-Tracks“ bei Asthma eingeführt. Track 1 beruht ausschließlich auf der Fixkombination aus ICS und Formoterol, einem langwirksamen Beta-2-Sympathomimetikum (LABA) mit schnell einsetzender Wirkung. Die ICS/Formoterol-Kombination wird zunächst als Reliever (Bedarfstherapie) eingesetzt, entfaltet dabei aber aufgrund des ICS auch eine Funktion als Controller. Ab Stufe 3 wird die regelmäßige Inhalation von ICS/Formoterol empfohlen, wobei ICS/Formoterol zusätzlich bei Bedarf auch als Reliever zum Einsatz kommt.
In Track 2 werden ICS/LABA als Erhaltungstherapie ab Stufe 3 eingesetzt, vorher werden SABA (kurzwirksame Beta-2-Sympathomimetika) mit ICS kombiniert als Bedarfsmedikation auf Stufe 1 vorgeschlagen. Auf Stufe 2 wird als Controller ein ICS empfohlen, das bei Bedarf mit einem SABA oder der Kombination aus ICS und SABA ergänzt wird. Die früher angewandte SABA-Monotherapie wird nicht mehr empfohlen.
Begriffsdefinitionen
Asthmamedikamente wurden bisher in Controller (Dauermedikamente zur Langzeitkontrolle) und Reliever (reine Bedarfsmedikamente) unterteilt: Diese Dichotomie wird laut der S2k-Leitlinie durch die Einführung von Medikamenten, welche sowohl als Dauertherapie als auch als Bedarfstherapie eingesetzt werden (z.B. ICS/Formoterol-Fixkombinationen), infrage gestellt, so Funk. Der Begriff „Erhaltungstherapie“ („maintenance“) steht für jede dauerhafte Therapie (inhalativ bzw. systemisch), unabhängig vom Auftreten von Symptomen.
Die Abkürzung AIR („anti-inflammatory reliever“) bezeichnet die Bedarfstherapie mit einem ICS und einem Bronchodilatator, also die ICS/Formoterol-Fixkombination (Track1) oder die ICS/SABA-Fixkombination (Track2). „AIR-only“ steht in den GINA-Empfehlungen für die Bedarfstherapie, also AIR ohne eine tägliche Erhaltungstherapie.2 Funk: „Das betrifft viele Personen mit leichtem Asthma auf Stufe 1 und 2, die ICS/Formoterol inhalieren.“ Schließlich definierte Funk auch noch die Begriffe MART („maintenance and reliever therapy“) bzw. SMART („single inhaler maintenance and reliever therapy“), die für den Einsatz der ICS/Formoterol-Fixkombination als Erhaltungstherapie und Bedarfsmedikation stehen.
Track 1 ist weiterhin Standard
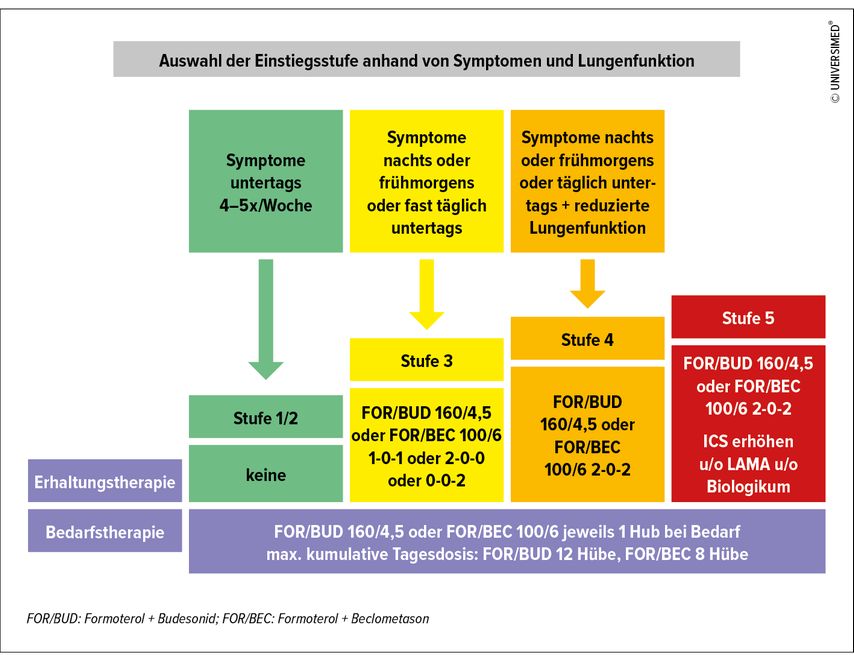
„GINA sagt ganz klar, dass Track 1 mit ICS/Formoterol zu bevorzugen ist“, setzte Funk fort. Zur überzeugenden Datenlage kommt laut Funk auch die Praxisnähe als wahrscheinlich stärkstes Argument für die Vorgangsweise in Track 1 hinzu: „Man kann von Stufe 1 bis 5 denselben Inhalator verwenden.“ Bei Track 2 bestehe das Problem zudem darin, dass die ICS/SABA-Fixkombination in vielen Ländern nicht verfügbar und die Datenlage dazu überschaubar ist. ICS+SABA in der freien Kombination als „AIR-only“-Bedarfstherapie wäre eine Option, wird aber in der Praxis kaum umgesetzt und „endet in der Realität dann bei einer SABA-Monotherapie, die ungünstig ist“. Wie Track 1 in der Praxis als Stufenplan umgesetzt wird, zeigt die Abbildung 2.3,4
Abb. 2: Asthmamanagement mit Track 1 als Stufenplan in der Praxis (Quelle: G.-C. Funk 2024; modifiziert nach GINA 2023, Beasley R et al. 2021, Reddel HK et al. 2021)2-4
Die Auswahl der Einstiegsstufe wird anhand der Symptomlast und der Lungenfunktion vorgenommen. Treten maximal fünfmal pro Woche Symptome ausschließlich untertags auf und ist die Lungenfunktion normal, kann man noch mit einer Bedarfstherapie einsteigen. Bei allem, was darüber hinausgeht, ist eine Erhaltungstherapie indiziert. Empfohlen wird ein eher hoher Einstieg mit der Möglichkeit eines Step-downs. Als Tipp für die Praxis erwähnte Funk die Pocket-Card der Österreichischen Gesellschaft für Pneumologie, auf der alle Inhalatoren aufgelistet sind.5
Wer eignet sich für Track 2?
Als Kandidaten für das GINA-Behandlungsschema Track 2 ab Stufe 2 nannte Funk jene Patient:innen, die mit dieser Therapie seit geraumer Zeit gut zurechtkommen bzw. damit eine anhaltende Remission erreicht haben. Infrage kommen laut Funk weiters Patient:innen mit ganzjährigem, leichtem Asthma und unzuverlässiger Symptomempfindung: „Auch ihnen könnte man ICS als tägliche Erhaltungstherapie und SABA bei Bedarf verschreiben.“ Dann gibt es noch Patient:innen, die für einen bestimmten Zeitraum hundertprozentig sicherstellen wollen, symptomfrei zu sein. Track 2 ist auch eine Option für den Fall, dass die ICS/Formoterol-Kombination nicht erhältlich oder verträglich ist.
Für die ICS-Dosierungen stehen Äquivalenztabellen für alle Wirkstoffe in den Guidelines zur Verfügung, z.B. in der deutschen Leitlinie.1 Eine Metaanalyse untermauert die aktuelle Empfehlung, dass bei einer mittleren ICS-Dosierung ein Step-up mit LABA hinsichtlich schwerer Exazerbationen und Symptomkontrolle wahrscheinlich besser ist als eine Verdopplung der ICS-Dosierung.6
Weiteres Asthmamanagement
Die laufende Anpassung der Therapie in der Praxis kann laut Funk anhand des „Asthmamanagementzyklus“ vorgenommenwerden, der eine regelmäßige Überprüfung und Bewertung der Symptomatik sowie eine daraus folgende Eskalation bzw. Deeskalation vorsieht.2 Die regelmäßige Erhebung des Inflammationsstatus ist in diesem Zyklus nicht vorgesehen. Diese könnte sich allerdings als hilfreich erweisenen: Eine aktuelle Studie zeigte, dass eine FeNO-gesteuerte Therapie die Exazerbationshäufigkeit reduzieren kann.7 Eine Therapie, die sich auch am FeNO-Wert orientiert, könnte speziell für Patient:innen im Track 2 sinnvoll sein. Theoretisch durchaus möglich, da die Messgeräte immer kleiner bzw. handlicher werden. Bei der Diagnose ist das FeNO wie erwähnt bereits unverzichtbarer Parameter für die Identifizierung von Patient:innen mit schwerem Asthma bzw. in der Folge für die Therapiewahl.
Eine alternative Darstellung der aktuellen Empfehlungen zum Asthmamanagement drückt die 2023 veröffentlichte A2BCD-Formel aus (A2= „dual assessment“, B=„basic measures“, C=„comorbidities“, D=„disease-modifying drugs“).8
Checkliste bei unzureichender Symptomkontrolle
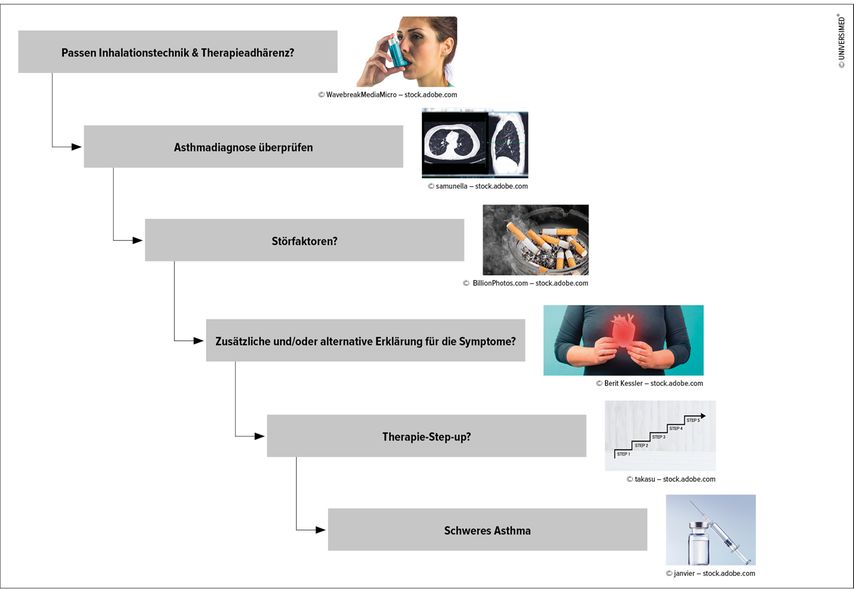
Wie geht man mit Patient:innen um, die eine unzureichende Symptomkontrolle und/oder Exazerbationen und/oder eine schlechte Lungenfunktion zeigen? Für diese Fälle führte Funk eine „klassische“ Vorgehensweise an (Abb. 3):
-
Inhalationstechnik und Therapieadhärenz überprüfen
-
Diagnose hinterfragen (kann es etwas anderes sein?)
-
Liegen Störfaktoren vor? (z.B. inhalative Noxen, Komorbiditäten, pulmonale oder systemische Komplikationen, wie u.a. eine allergische bronchopulmonale Aspergillose)
-
Gibt es zusätzliche oder alternative Erklärungen für die Symptome? (z.B. KHK, Hypertonie)
-
Sollte eine Therapieeskalation angedacht werden?
-
Liegt schweres Asthma vor?
Abb. 3: Checkliste bei unzureichender Symptomkontrolle u/o Exazerbationen u/o schlechter Lungenfunktion bei Asthma (modifiziert nach G.-C. Funk 2024)
Wird unter einer Tripeltherapie (ICS+LABA+Anticholinergikum) und Kontrolle aller Störfaktoren keine ausreichende Kontrolle erreicht, so rechtfertigt dies die Diagnose des schweren Asthmas und die Indikation einer Biologikatherapie.
Jede:r Patient:in sollte laut Funk einen persönlichen „Asthma-Aktionsplan“ erhalten, Formulare dazu findet man in den meisten Guidelines.
Bedeutung der Sekretobstruktion
Ein Faktor, dessen Bedeutung sowohl bei Asthma als auch bei COPD intensiv erforscht wird, ist die Sekretobstruktion. Eine Folge der Typ-2-Inflammation sind Schleimpfröpfe, also zähes Sekret, das in der CT nachweisbar ist und bei mehr als 50% der Personen mit Asthma vorkommt, v.a. in den Unterlappen.9 Diese Sekretobstruktionen treten laut Funk gehäuft in Zusammenhang mit hohem Gesamt-IgE bzw. allergischer bronchopulmonaler Aspergillose (ABPA) auf und führen zu einer Verschlechterung der Lungenfunktion (FEV1 < 60%), Überblähung und mehr Exazerbationen. „Biologika können die Belastung durch Schleimpfröpfe verringern“, so Funk. Das könnte eine Erklärung dafür sein, dass Patient:innen, die jahrelang eine schlechte Lungenfunktion zeigen, mit Beginn einer Biologikatherapie oft eine dramatische Besserung erleben, so Funk: „Die Datenlage zu Mukotherapeutika in diesem Zusammenhang ist hingegen überschaubar und eher negativ.“
Biologikatherapie ist wirksam und sicher
„Bei den Biologika haben wir mittlerweile die Qual der Wahl“, sagte Funk. Für den überwiegend allergischen Phänotyp mit frühem Asthmabeginn bietet sich der Anti-IgE-Antikörper Omalizumab an, für das schwere eosinophile Asthma werden die Anti-IL5/5Rα-Therapie (Benralizumab, Mepolizumab, Reslizumab) und der Anti-IL-4/IL-13-Antikörper Dupilumab empfohlen. Bei der Biologikaauswahl spielen darüber hinaus auch Komorbiditäten eine Rolle. Der Anti-TSLP-Antikörper Tezepelumab deckt viele Phänotypen beim schweren Asthma ab. „Alle Substanzen sind hoch wirksam und sehr sicher, zudem haben wir oft mehrere biologische Möglichkeiten zur Auswahl“, fasste Funk zusammen. Das bestätigt auch eine rezente Metaanalyse, welche die Wirksamkeit der verschiedenen Therapeutika in 64 Studien mit 26630 Asthmapatient:innen untersuchte.10
Yoga und Asthma
Yoga vereint sowohl Muskeltraining, Atemübungen als auch Entspannung und kann die Krankheitslast bei Asthma vermutlich positiv beeinflussen: „Eine Metaanalyse11 von 15 Studien mit mehr als 600 Probanden und Probandinnen hat ergeben, dass durch Yoga Verbesserungen der Lungenfunktion, PEF und Lebensqualität möglich sind“, erklärte Funk.
Zusammenfassung
Abschließend fasste Funk die wichtigsten Punkte seines Vortrages zusammen: Er wies auf die Bedeutung des FeNO bei der Diagnose hin und hob die klinische Remission als neues Therapieziel hervor. Bei der Behandlung bleibt Track 1 der GINA-Guidelines mit der ICS/Formoterol-Kombination als Bedarfstherapie (=AIR-only) bzw. ab Stufe 3 als Erhaltungs- und Bedarfstherapie die bevorzugte Option. Alle Biologika haben sich bislang in der Therapie von schwerem Asthma als hochwirksam und sicher erwiesen.
Quelle:
„Update Asthma & COPD“, Vortrag von Prim. Priv.-Doz. Dr. Georg-Christian Funk, Wien, im Rahmen des 11. Pneumo Aktuell am 27. Jänner 2024 in Wien. Die Aufzeichnung der Vorträge ist für Teilnehmer:innen der Veranstaltung über die Vortragsbibliothek der ÖGP-Website (www.ogp.at) bis zum 31.7.2024 abrufbar.
Literatur:
1 Lommatzsch M et al.: S2k-Leitlinie zur fachärztlichen Diagnostik und Therapie von Asthma 2023. Pneumologie 2023; 77:461-543 2 GINA-Main-Report 2023: https://ginasthma.org/2023-gina-main-report/ ; zuletzt aufgerufen am 1.2.2024 3 Beasley R et al.: A proposed revision of the stepwise treatment algorithm in asthma. Am J Respir Crit Care Med 2021; 204: 100-3 4 Reddel HK et al.: Global Initiative for Asthma Strategy 2021: executive summary and rationale for key changes. Am J Respir Crit Care Med 2022;205(1): 17-35 5 ÖGP: Pocket-Card „Inhalative Therapie Asthma und COPD“, 2022. https://www.ogp.at/wp-content/uploads/Plakat_Inhal-Therapie_adult_ IC.pdf ; zuletzt aufgerufen am 1.2.2024 6 Oba Y et al: Addition of long-acting beta2 agonists or long-acting muscarinic antagonists versus doubling the dose of inhaled corticosteroids (ICS) in adolescents and adults with uncontrolled asthma with medium dose ICS: a systematic review and network meta-analysis. Cochrane Database Syst Rev 2023; 8(8):CD013797 7 Krevaar DA et al.: Effectiveness of FeNO-guided treatment in adult asthma patients: A systematic review and meta-analysis. Clin Exp Allergy 2023; 53: 798-808 8 Lommatzsch M et al.: A2BCD: a concise guide for asthma management. Lancet Respir Med 2023; 11: 573-6 9 Chan R et al.: Clinical associations of mucus plugging in moderate to severe asthma. J Allergy Clin Immunol Pract 2023; 11:195-9 10 Pitre T et al.: A comparison of the effectiveness of biologic therapies for asthma: A systematic review and network meta-analysis. Ann Allergy Asthma Immunol 2023; 130: 595-606 11 Singh N et al.: The effect of yoga on pulmonary function in patients with asthma: a meta-analysis. Complement Ther Clin Pract 2023; 50: 101682
Das könnte Sie auch interessieren:
COPD: neue Leitlinie für eine bessere Patientenversorgung
Die aktualisierte S2k-Leitlinie „Fachärztliche Diagnostik und Therapie der chronisch obstruktiven Lungenerkrankung (COPD) 2026“ wurde im Februar publiziert und beim DGP-Kongress im März ...
Mit welchen Pollen man nun rechnen muss
Kälteeinbruch und Regen hatten die Pollenbelastung stark gebremst. Mit Ostern stiegen nun die Temperaturen stark und damit steigen nun die Pollenbelastungen durch Esche, Forsythie und Birke.