Therapieempfehlungen in Zeiten von SARS-CoV-2
Vielen Dank für Ihr Interesse!
Einige Inhalte sind aufgrund rechtlicher Bestimmungen nur für registrierte Nutzer bzw. medizinisches Fachpersonal zugänglich.
Sie sind bereits registriert?
Loggen Sie sich mit Ihrem Universimed-Benutzerkonto ein:
Sie sind noch nicht registriert?
Registrieren Sie sich jetzt kostenlos auf universimed.com und erhalten Sie Zugang zu allen Artikeln, bewerten Sie Inhalte und speichern Sie interessante Beiträge in Ihrem persönlichen Bereich
zum späteren Lesen. Ihre Registrierung ist für alle Unversimed-Portale gültig. (inkl. allgemeineplus.at & med-Diplom.at)
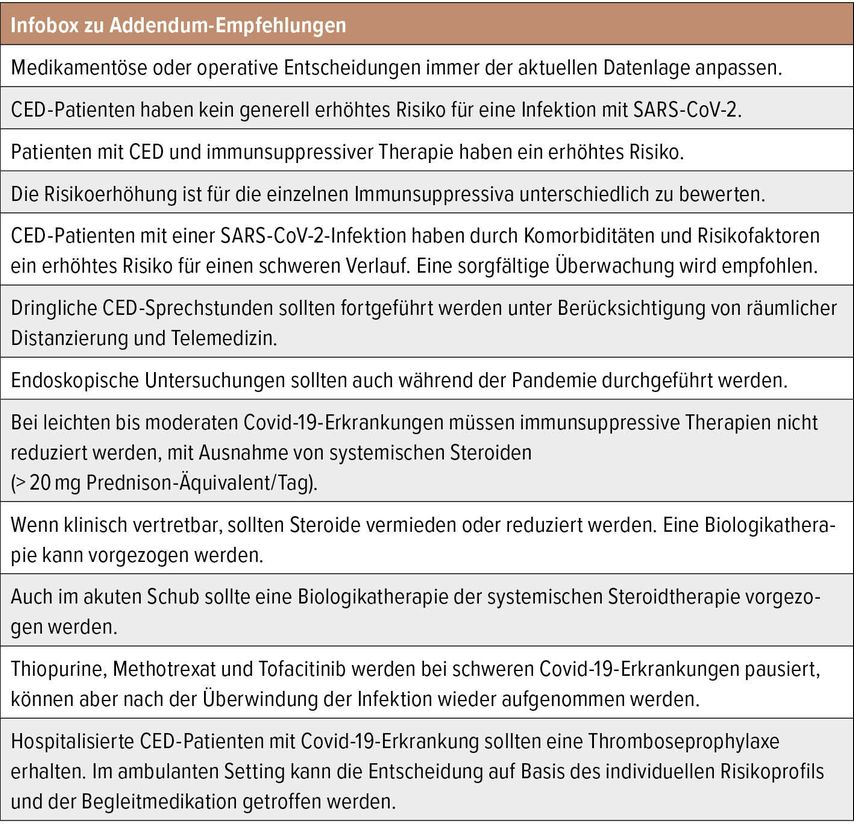
Seit Beginn der Pandemie steht zur Diskussion, welche Konsequenzen SARS-CoV-2 für das therapeutische Management von Patienten mit chronisch-entzündlichen Darmerkrankungen (CED) hat. Zur Verbesserung der Behandlung von CED-Patienten in Zeiten von SARS-CoV-2 hat die DGVS (Deutsche Gesellschaft für Gastroenterologie, Verdauungs- und Stoffwechselerkrankungen) praxisnahe Handlungskorridore in einem Addendum zu den S3-Leitlinien „Morbus Crohn und Colitis ulcerosa“ verankert.
Wenngleich eine SARS-CoV-2-Infektion bei der Mehrheit der Infizierten nur milde, grippeähnliche Symptome auslöst, kann durch eine systemische Überreaktion des Immunsystems eine progressive Pneumonie hervorgerufen werden und ein schwerer Verlauf lebensbedrohlich sein. Für CED-Patienten unter laufender, immunsuppressiver Therapie stellte sich die Frage, ob SARS-CoV-2 in intrazelluläre Signalkaskaden und Transkriptionsvorgänge der Enterozyten eingreifen kann und ob dadurch die Immunfunktion der Darmmukosa essenziell modifiziert wird. Die Gefahr für einen schweren Erkrankungsverlauf könnte dadurch gesteigert sein. Weiters könnte eine intestinale SARS-CoV-2-Infektion mit einem erhöhten Risiko in Verbindung stehen, an einer CED zu erkranken oder eine beschleunigte Krankheitsprogression bei Patienten, die bereits mitSARS-CoV-2 infiziert sind, zu provozieren.
Eukaryotische Viren können die Darmflora ausleiden und intestinale Inflammationen auslösen bzw. Immunantworten modifizieren. Auch SARS-CoV-2 kann sich mithilfe seiner Spike-Proteine durch die Expression von luminal gelegenen ACE-2-Rezeptoren an den Mukosaepithelzellen Zutritt in humane Enterozyten verschaffen. In weiterer Folge repliziert sich SARS-CoV-2 intrazellulär, reguliert antivirale Transkriptionsprogramme hoch und greift in die Immunantwort dieser Zellen ein.1 Eine gastrointestinale Manifestation des Virus äußert sich in Diarrhö, Übelkeit und Erbrechen.2 Die SARS-CoV-2-RNA wurde zudem im Fäzes von infizierten Patienten detektiert, was die Möglichkeit für eine Transmission über den fäkoralen Weg steigert.2
Tab. 1: Zentrale Empfehlungen des Addendums zur S3-Leitlinie „Morbus Crohn und Colitis ulcerosa“ (modifiziert nach Grunert PC et al., 2020)6
Gesteigertes Risiko bei CED
Beispiele aus der Forschung unterstützen die Hypothese, dass Viren immunmodulatorische Effekte im GI-Trakt auslösen können und mit CED-Erkrankungen in Verbindung stehen.3 Cadwell et al. zeigten bei Mäusen mit einer Atg161-Gen-Mutation, dass diese Tiere bei persistierender Norovirusinfektion Abnormalitäten in Panethzellen des GI-Trakts entwickelten und folglich daraus eine abgeänderte mukosale Immunantwort und Gewebsverletzungen resultierten.4 Diese Mutante wird mit einer gesteigerten Anfälligkeit für eine Morbus-Crohn-Erkrankung in Verbindung gebracht.4 Bouziat et al. untersuchten Retroviren, die mit der Immunantwort von Nahrungsantigenen interferieren und dadurch das Fortbestehen einer Zöliakie förderten.5 Welche Rolle SARS-CoV-2 an dieser Stelle einnimmt, ist aktuell Gegenstand der Forschung. Dennoch gilt nach derzeitigen Sk2-Leitlinienempfehlungen, dass CED-Patienten kein generell erhöhtes Risiko haben, an einer SARS-CoV-2-Infektion zu erkranken.6
In Verbindung mit CED treten im klinischen Alltag häufig opportunistische Virusinfektionen (Herpes simplex, Herpes Zoster und CMV) auf und bekannterweise steigt das Risiko dafür besonders bei immunsupprimierten Patienten unter Kortikosteroiden.7 Daher sind die einzelnen Immunsuppressiva und ihr Grad der Erhöhungdes Risikos für SARS-CoV-2 unterschiedlich zu bewerten.5 Der Meinungskonsens der DGVS einigte sich darauf, dass CED-Patienten mit Komorbiditäten und Risikofaktoren ein erhöhtes Risiko für einen schweren Verlauf bei einer SARS-CoV-2-Infektion haben, und empfehlen eine sorgfältige Überwachung und Einschätzung dieser Patienten.5
Typ-I-Interferon-Signalweg
Aktuell rückt die Fähigkeit von Viren, Typ-I-Interferon-Signalwege zu modifizieren, näher zum Mittelpunkt der Forschung. Virale RNA wird von der Familie der RIG-like Rezeptoren (RIG-1 und IFIH1) erkannt und aktiviert Transkriptionsregulatoren der Typ-I-Interferon-Kaskade, die neben der Interleukin(IL)-1-Familie hauptsächlich für die humane Immunabwehr verantwortlich ist und eine wichtige Kommunikationsschnittstelle zwischen angeborenem und adaptivem Immunsystem darstellt. Das IFIH1-Gen wurde dabei als Risikogen für intestinale Darmerkrankungen identifiziert.8 Die Aktivierung des Typ-I-Interferon-Signalwegs unterdrückt die Zelldifferenzierung von Th17-Zellen und interferiert dadurch mit proinflammatorischen, antibakteriellen und antifungalen Zytokinen (beispielsweise IL-17).9 Als Folge daraus werden weitere Immunzellen zum Entzündungsgeschehen rekrutiert.9 Derzeit steht zur Diskussion, ob die Überaktivierung oder der Defekt der Typ-I-Interferon-Signalkaskade zum Übergang von einem leichten zu einem schweren Verlauf einer SARS-CoV-2-Infektion beitragen kann.
Medikamentöse Therapieempfehlungen
Eine Studie aus Italien zeigte, dass die Covid-19-Mortalität von CED-Patienten mit dem hohen Lebensalter, Komorbiditäten und aktiven Erkrankungen assoziiert ist, nicht aber mit der medikamentösen Behandlung der CED.10 Dennoch weisen Studien darauf hin, dass die Krankheitsaktivität von CED-Patienten und die Behandlung mit Kortikosteroiden beim Vorliegen einer gesteigerten Krankheitsaktivität möglicherweise mit einer erhöhten Mortalität in Verbindung gebracht werden könnten.3, 11
Daten aus China, Spanien und Frankreich zeigten kein generell erhöhtes Risiko für eine SARS-CoV-2-Infektion bei vorliegendem Morbus Crohn oder Colitis ulcerosa (CU).12 Die Behandlung mit Steroiden und Thiopurinen steigert jedoch die respiratorische Infektanfälligkeit und damit das Risiko für einen kritischen Verlauf.10 Bei einer schweren Covid-19-Erkrankung wird daher empfohlen, Thiopurine, Methotrexat und Tofacitinib zu pausieren.5 Sie können aber nach Genesung wieder in das Therapieschema mit aufgenommen werden.5 Generell sollten immunsuppressive Therapien bei leichter bis moderater Covid-19-Erkrankung nicht reduziert werden, mit der Ausnahme von systemischen Steroiden, die bei klinischer Vertretbarkeit vermindert und durch Biologika ersetzt werden sollten.5 Bei einem akuten Schub sind Biologika den systemischen Steroiden ebenfalls vorzuziehen.5
Das Risiko für eine Hospitalisierung, für eine gesteigerte Mortalität oder bei einer SARS-CoV-2-Infektion beatmungspflichtig zu werden, ist v.a. bei älteren Patienten mit Komorbiditäten oder bei Patienten unter Steroid- oder Mesalazin-Therapie zu beobachten.11 Die DGVS empfiehlt allerdings, laufende Therapien nicht direkt zu beenden, da eine schlecht kontrollierte CED-Erkrankung erneut ein gesteigertes Risiko für eine SARS-CoV-2-Infektion darstellt.5 Dies gilt ebenso für Patienten mit leichtem Verlauf. Die Entscheidung sowie mögliche Risiken bei der Umstellung der Therapie sollten gut abgewogen werden.
Chirurgisches Management
Während der SARS-CoV-2-Pandemie zeigte sich, dass OP-Verschiebungen bei CED-Patienten zwingend zu verhindern sind, da dadurch mit einer erhöhten Komplikationsrate im Krankheitsverlauf zu rechnen ist. Im Rahmen der LIR!C-Studie brachte die primäre Ileozökalresektion im Vergleich zur medikamentösen Stoßtherapie (Steroide, Biologika) bei Morbus-Crohn-Patienten mit isoliertem, kurzstreckigem Befall des terminalen Ileums in einem Beobachtungszeitraum von 5 Jahren klare Vorteile für die Resektionsgruppe.13 Daher ist die Resektion der Intensivierung einer immunsuppressiven Therapie auch während der SARS-CoV-2 Pandemie vorzuziehen.13
Bei Patienten mit akuter, schwerer, steroidrefraktärer CU wurde die frühzeitige Proktokolektomie mit der Fortsetzung der medikamentösen Therapie unter Infliximab oder Kalzineurininhibitoren zu Vedolizumab und Ustekinumab verglichen. Da die Krankheitsschwere dieser Patienten durch einen stationären, operativen Aufenthalt auch mit einem erhöhten Infektionsrisiko mit SARS-CoV-2 einhergeht, sollte die Therapieentscheidung OP vs. medikamentöse Therapie unter Berücksichtigung aller möglichen Risiken gut abgewogen werden.5
Die DGVS empfiehlt, dringliche und notfallmäßige Operationen auch in Zeiten der SARS-CoV-2-Pandemie unter adäquaten Schutzmaßnahmen durchzuführen.5 Gleiches gilt für endoskopische Untersuchungen oder für dringliche Sprechstunden, bei denen durch die Telemedizin alle Möglichkeiten räumlicher Distanzierung ausgenutzt werden können.5
Fazit
Inwieweit SARS-CoV-2 in die Immunmodulation beim Vorliegen von chronisch-entzündlichen Darmerkrankungen eingreift, muss noch genauer untersucht werden. Derzeit kann nicht von einer generellen Erhöhung des Risikos für CED-Patienten, an einer schweren Form von SARS-CoV-2 zu erkranken, ausgegangen werden. Allerdings sind medikamentöse Therapien mit Steroiden und Thiopurinen in Zeiten der Pandemie kritisch zu hinterfragen, da sie die respiratorische Infektanfälligkeit steigern und als Therapiealternative Biologika das Mittel der Wahl sind. Chirurgische Eingriffe sind im Allgemeinen auch während der Pandemie durchzuführen, da die Komplikationsrate von CED-Erkrankungen durch OP-Verschiebungen zunehmen kann. Dennoch sollte das Infektionsrisiko bei einem stationären Aufenthalt gerade bei akuten, steroidrefraktären CED-Patienten mit einem geringen Fenster an therapeutischen Möglichkeiten gut abgeschätzt werden.
Literatur:
1 Lamers MM et al.: SARS-CoV-2 productively infects human gut enterocytes. Science 2020; 369: 50-4 2 Neurath MF: Covid-19 and immunomodulation in IBD. Gut 2020; 69(7): 1335-42 3 Moschen AR: IBD in the time of corona – vigilance for immune-mediated diseases. Nat Rev Gastroenterol Hepatol 2020; 17(9): 529-30 4 Cadwell K et al.: Virus-plus-susceptibility gene interaction determines Crohn’s disease gene Atg16L1 phenotypes in intestine. Cell 2010; 141: 1135-45 5 Bouziat R et al.: Reovirus infection triggers inflammatory responses to dietary antigens and development of celiac disease. Science 2017; 356: 44-50 6 Grunert PC et al.: Eine chirurgisch relevante Zusammenfassung des Addendums zu den DGVS-S3 Leitlinien Morbus Crohn und Colitis ulcerosa. Chirurg 2020: 1-4 7 Ali T et al.: Viral infections in patients with inflammatory bowel disease on immunosuppressants. Am J Med Sci 2012; 343: 227-32 8 Jostins L et al.: Host- microbe interactions have shaped the genetic architecture of inflammatory bowel disease. Nature 2012; 491: 119-24 9 Tilg H et al.: Suppression of interleukin-17 by type I interferons: a contributing factor in virus- induced immunosuppression? Eur Cytokine Netw 2009; 20: 1-6 10 Bezzio C et al.: Outcomes of Covid-19 in 79 patients with IBD in italy: an IG-IBD study. Gut 2020; 69(7): 1213-17 11 Ungaro R: Impact of Covid-19 on patients with inflammatory bowel disease: data from an international registry. United European Gastroenterology Journal 2020; 8(8S): 107 12 Allocca M et al.: Incidence and patterns of Covid-19 among inflammatory bowel disease patients from the nancy and milan cohorts. Clin Gastroenterol Hepatol 2020; 18(9): 2134-35 13 Stevens TW et al.: Laparoscopic ileocaecal resection versus infliximab for terminal ileitis in crohn’s disease: retrospective long-term follow-up of the LIR!C trial. Lancet Gastroenterol Hepatol 2020; 5(10): 900-7
Das könnte Sie auch interessieren:
Klinik, Diagnostik und konservative Therapieoptionen der Gastroparese
Die Magenentleerungsstörung bringt zahlreiche diagnostische und therapeutische Herausforderungen mit sich. Nach gesicherter Diagnose sollte ein individualisiertes multimodales ...
Interdisziplinäres Management bei Divertikulitis
Bei der Behandlung der Divertikulitis ist eine enge, interdisziplinäre Zusammenarbeit zwischen Gastroenterologen und Chirurgen unerlässlich. Eine enge Kooperation ermöglicht eine ...
Schwere Pankreatitis – intensivmedizinische Therapiekonzepte
Die schwere akute Pankreatitis geht mit einer hohen Mortalität einher. Da häufig Organversagen und lokale Komplikationen mit ihr assoziiert sind, ist die intensivmedizinische Behandlung ...